РКИ «Clinical Trial of Efficacy, Safety, and Immunogenicity of Gam-COVID-Vac Vaccine Against COVID-19 (RESIST)» от Института им. Гамалеи зарегистрировано в ClinicalTrials. Популяция — 18+, стратифицированная по возрасту. Основной исход — доля заболевших (ПЦР+) через 6 мес. Сформулирована гипотеза превосходства вакцины над плацебо, однако клинически значимая величина эффекта, статистическая мощность, уровень значимости не объявлены. Исходя из того, что в группах будет 30000 (вакцина) и 10000 (плацебо) пациентов, около 1% преимущества в доле заболевших может оказаться достаточным, чтобы объявить испытание успешным. Заметим, что в руководстве FDA предлагается считать вакцину эффективной при двукратном эффекте.
Доказательная медицина и системы поддержки принятия врачебных решений — что общего?
Опубликована статья О.Ю. Ребровой «Жизненный цикл систем поддержки принятия врачебных решений как медицинских технологий», в которой рассмотрены пути получения научных доказательств эффективности и безопасности таких систем.
COVID-19 и число умерших в Москве и СПб: июнь 2020
Москва: по данным ДЗМ
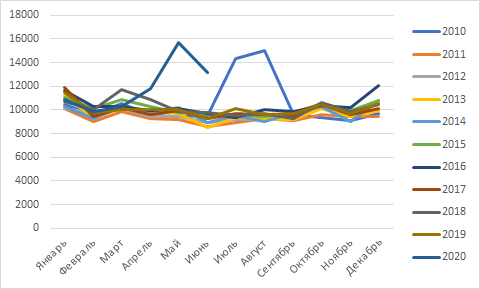
СПб: по данным
https://www.facebook.com/alexander.karpov.18/posts/3120179521371852

COVID-19 и число умерших в Москве: май 2020
Ранее мы уже писали о числе смертей в Москве в апреле 2020 г. (здесь) и о том, что только общая смертность может оцениваться несмещенно (здесь).
По оперативным данным Депздрава Москвы в мае 2020 г. в Москве зарегистрировано 15713 смертей.
По данным портала открытых данных Правительства Москвы
(https://data.mos.ru/) максимальное число смертей в мае в предыдущие 10 лет — 10219 чел. в 2014 г. (по отношению к нему в 2020 г. показатель выше на 54%), медиана в мае — 9802 (в 2020 г. на 60% выше), среднее в мае — 9777 (в 2020 г. на 61% выше).
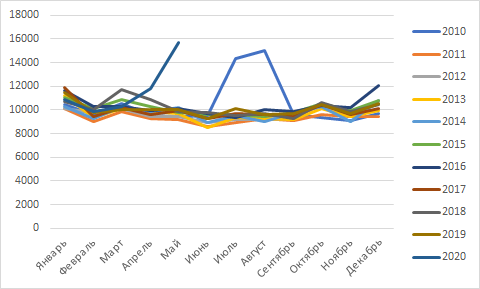
О.Ю. Реброва, 10-06-2020
Вклад доказательств Кокрейн в формирование политики здравоохранения по преодолению пандемии КОВИД-19
Приглашаем Вас принять участие в Международном виртуальном семинаре «ТРАНСЛЯЦИЯ ДОКАЗАТЕЛЬНЫХ МЕДИЦИНСКИХ ЗНАНИЙ» (QIQUM 2020), приуроченному к 90–летию РМАНПО.
Интернет-семинар состоится 29 мая 2020 года.
Организаторы семинара: РМАНПО и Кокрейн Россия при поддержке Кокрейн, Кокрейн Нордик, EVIPNet – Европа (Европейское Бюро ВОЗ) и издательства Wiley.
Ведущей темой семинара станет вклад доказательств Кокрейн в формирование политики здравоохранения по преодолению пандемии КОВИД-19.
Языки семинара: русский, английский.
Регистрация на семинар: https://forms.gle/Dj6beGh3ygQCQoN29
COVID-19 и число умерших в Москве: апрель 2020
Поскольку для COVID-19 такие эпидемиологические показатели, как заболеваемость, летальность, специфическая смертность подвержены влиянию различных факторов (о чем мы уже писали здесь и здесь), только для общей смертности оценки можно будет считать (почти) несмещенными. Их, в свою очередь, можно будет сделать на основании данных о числе умерших. Отчеты Госкомстата запаздывают примерно на 6-12 мес., но в настоящее время доступны порталы открытых данных по РФ (https://www.fedstat.ru/), Москве (https://data.mos.ru/), где информация появляется значительно быстрее. Так, в настоящее время опубликованы данные о числе умерших в Москве за апрель с.г., что позволяет их сравнить с предыдущими годами:
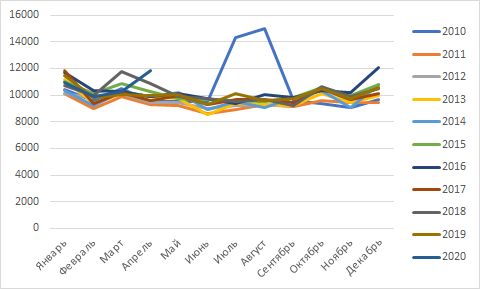
Число умерших в Москве в апреле 2020 г. составило 11846 чел., максимальное апрельское в предыдущие 10 лет — 10861 чел. в 2018 г. (по отношению к нему в 2020 г. показатель выше на 9%), медиана в апреле — 9889 (в 2020 г. на 20% выше), среднее — 10046 (в 2020 г. на 18% выше). Подъем числа умерших в июле-августе 2010 г. — последствия жары и смога от торфяных пожаров.
Данные по РФ за апрель (первый месяц повышения числа умерших в связи с COVID-19) будут доступны вероятно в июле.
О.Ю. Реброва, 12.05.2020
Гадость
WOW!
Это невозможная гадость, совершенно непереносимая
https://www.rosminzdrav.ru/…/13711-nauchnym-soobschestvom-p…
Минздрав разместил на своем сайте «Временные методические рекомендации. Лекарственная терапия острых респираторных вирусных инфекций (орви) в амбулаторной практике в период эпидемии COVID-19. версия 1 (12.04.2020). Разработаны научным сообществом:»
Документ выглядит странно. Ранее выпускавшиеся рекомендации тоже были временными, но Минздрав не отстранялся от них, более того, последние версии были подготовлены рабочей группой, в которой замминистра стоял на первом месте в числе составителей.
Если сразу обратиться к составу авторов (а технология оценки КР подразумевает в первую очередь оценивать то, как и кем были сделаны КР), то мы увидим, что составители этого текста присутствуют и в составе составителей минздравовских рекомендаций.
В чем же дело?
Дело в постановке вопроса. Там – про КОВИД, а тут – про ОРВИ в период КОВИД. Постановка вопроса правильная. Смущает то, что документ адресован только лекарственной терапии. Это нонсенс.
Но, все же, читаем далее.
К счастью, составители все же не приступают прямо к рекомендации таблеток, но пишут сначала об эпидемиологии и диагностике, впрочем, не обосновывая свои рекомендации никакими данными и не указывая на обоснованность рекомендаций. Затем они обогащают участкового терапевта глубинами-деталями статистической классификации, и только на половине текста переходят к обещанному.
И почти сразу вываливают на врача рекомендации бессмысленные по существу и аргументированные тем, что «так делают»: «Для лечения гриппа (в составе комплексной терапии) и ОРВИ широко используются интраназальные формы препаратов интерферона альфа 2b и гамма, индукторы интерферонов и другие иммунотропные препараты: МНН:тилорон, МНН:меглюмина акридонацетат, МНН:оксодигидроакридинилацетат, МНН:азоксимера бромид.» Т.е. ни один из этих препаратов не был изучен и доказан как приносящий пользу в дополнение к оселтамивиру, например.
Далее еще хуже.
«В соответствии с консенсусным экспертным мнением при лечении COVID-19 рекомендуется несколько лекарственных препаратов, которые можно использовать как в монотерапии, так и в комбинации: МНН:хлорохин, МНН:гидроксихлорохин, МНН:лопинавир+ритонавир, МНН:азитромицин (Приложение 2).»
Это вранье. Нет такого консенсуса.
Да, еще недавно некоторые из этих препаратов рассматривались как перспективные, и даже попали во временные КР, но ни для одного из них не получено доказательств эффективности.
Как могло так получиться, что составители КР нацеливают, а Минздрав их поддерживает, на сочетанное применение гидроксихлорохина и азитромицина в массовой практике? Массовой, поскольку речь идет об амбулаторном лечении миллионов людей. И при этом ни слова не говорится об убийственной опасности такого лечения, убийственной, поскольку при массовой заболеваемости амбулаторно нет никакой возможности осуществлять сопутствующий КГ контроль, впрочем, и в стационаре не предотвращающий полностью остановку сердца.
Авторы настаивают на том, что лекарственное лечение «должно начинаться как можно раньше, при появлении первых симптомов заболевания». Этому утверждению нет никаких обоснований в тексте, нет их и в научной литературе. Единственное основание для такой рекомендации – расширить круг людей, подвергаемых лекарственной терапии.
Получиться так могло потому, что эти рекомендации коррумпированы, коррумпированы, видимо, вместе с Минздравом. Если вы дойдете до с. 9, то вы увидите, что ЯДОВИТЫМ ФИОЛЕТОВЫМ ЦВЕТОМ выделены рекомендации использовать интерферон альфа и Арбидол как основные пять схем лекарственной терапии.
В течение последних десятилетий я неоднократно рецензировал КР по ведению больных с гриппом и ОРВИ, и много раз возмущался научно необоснованными, продиктованными корыстными интересами авторов рекомендациями. Но ни разу я не имел дела с таким бесстыдством. Я должен перечислить имена этих мерзавцев:
Авдеев Сергей Николаевич – главный внештатный специалист пульмонолог Минздрава России, заведующий кафедрой пульмонологии ФГАОУ ВО Первый Московский государственный медицинский университет имени И.М. Сеченова Министерства здравоохранения Российской Федерации, заместитель директора ФГБУ «Научно-исследовательский институт пульмонологии Федерального медико-биологического агентства»;
Белевский Андрей Станиславович — главный внештатный специалист пульмонолог Департамента здравоохранения г. Москвы, заведующий кафедрой пульмонологии ФГБУ «Национальный медико-хирургический Центр имени Н.И. Пирогова» Минздрава России;
Волчкова Елена Васильевна – заведующая кафедрой инфекционных болезней Первого Московского государственного медицинского университета им. И.М. Сеченова Министерства здравоохранения Российской Федерации;
Драпкина Оксана Михайловна – главный внештатный специалист по терапии и общей врачебной профилактике Минздрава России, директор ФГБУ «Национальный медицинский исследовательский центр профилактической медицины» Министерства здравоохранения Российской Федерации;
Карпов Олег Эдуардович – Генеральный директор ФГБУ «Национальный медико-хирургический Центр имени Н.И. Пирогова» Минздрава России, член-корреспондент РАН, доктор медицинских наук, профессор
Никифоров Владимир Владимирович – заведующий кафедрой инфекционных болезней и эпидемиологии Российского национального исследовательского медицинского университета имени Н.И. Пирогова;
Свистунов Андрей Алексеевич – Первый проректор по инновационной политике Первого Московского государственного медицинского университета им. И.М. Сеченова Министерства здравоохранения Российской Федерации;
Умбетова Карина Туракбаевна – профессор кафедры инфекционных болезней Первого Московского государственного медицинского университета им. И.М. Сеченова Министерства здравоохранения Российской Федерации;
Фомин Виктор Викторович — проректор по клинической работе и дополнительному профессиональному образованию Первого Московского государственного медицинского университета им. И.М. Сеченова Министерства здравоохранения Российской Федерации;
Чуланов Владимир Петрович – заместитель директора по научной работе и инновационному развитию Национального медицинского исследовательского центра фтизиопульмонологии и инфекционных заболеваний Минздрава России, профессор кафедры инфекционных болезней Первого Московского государственного медицинского университета им. И.М. Сеченова Министерства здравоохранения Российской Федерации.
ВВВ
TWIMC: Комментарий ОСДМ о коронавирусной инфекции
В связи с многочисленными публикуемыми разноречивыми мнениями врачей, биологов и других специалистов по пандемии коронавируса считаем целесообразным высказать мнение ведущих специалистов ОСДМ.
- В периоды обычного сезонного подъема заболеваемости ОРВИ (включая грипп) наблюдается дополнительная смертность населения, неравномерно распределенная по возрастам (больше в старших возрастных группах). Это обусловлено тем, что наиболее тяжелое течение ОРВИ наблюдается в старших возрастных группах.
- К широкому спектру вирусов, вызывающих сезонный подъем заболеваемости ОРВИ, существует популяционный иммунитет, возникающий в результате приобретения иммунитета отдельными индивидуумами после перенесенной болезни или вакцинации (от гриппа). Этот популяционный иммунитет имеет ограниченный характер, затрагивая лишь часть популяции (обычно 30% — 50%), в связи с этим заболеваемость ОРВИ все же существует, но ограничена. Соответственно, число тяжелых случаев также ограничено.
- COVID-19 является новым вирусом, к нему популяционного иммунитета нет, в связи с чем текущая заболеваемость является высокой (относительно других ОРВИ).
- Часто встречающиеся утверждения о передаче вируса бессимптомными носителями пока не имеют надежной доказательной базы.
- Как и при других ОРВИ, при инфекции COVID-19 наиболее тяжелое течение наблюдается в старших возрастных группах и группах риска. Абсолютное число таких тяжелых случаев велико — много больше, чем бывает при сезонной эпидемии ОРВИ.
- Системы здравоохранения в разных странах функционируют по-разному, но большинство из них не готово к необычно большому числу тяжелых пациентов.
- Текущие оценки и модели эпидемиологических показателей (заболеваемости, летальности, смертности) являются неточными как применительно к миру в целом, так и применительно к отдельным странам, т.к. зависят от множества факторов, в т.ч.:
- критерии диагностики и методы выявления больных варьируют как географически, так и во времени; следовательно, невозможно оценить степень выявленности случаев болезни. Нельзя исключить, что легкие случаи заболевания не выявляются, но также нельзя исключить и невыявление наиболее тяжелых случаев;
- варьируют критерии определения причин смерти; с учетом того, что большая часть смертей происходят у пациентов старших возрастных групп, установление причины смерти может быть ошибочным;
- варьируют критерии излечения;
- неизвестна медианная длительность летальных случаев (оценивается в диапазоне 8-14 дней) и длительность заболевания для не летальных случаев;
- возможно, варьирует структура заболевания (соотношение легких и тяжелых случаев, распределение по возрастам);
- вирулентность вируса меняется во времени, точно неизвестна и плохо прогнозируется;
- качество и доступность медицинской помощи неоднородны географически, меняются во времени, и они тоже неизвестны;
- нет полной уверенности в достоверности публикуемых данных о числе подтвержденных случаев и смертей.
- Меры, принимаемые правительствами разных стран, направлены на торможение заболеваемости (сдерживание эпидемии), т.е. растягивание эпидемии во времени с целью снижения единовременной нагрузки на системы здравоохранения. Социальное дистанцирование является главной мерой в этой ситуации, хотя при широком применении его негативные эффекты для социальной жизни могут быть велики.
- Обычно вирусы при пассаже через популяцию аттенуируют (ослабляют свою вирулентность), однако возможно возникновение и повышающих вирулентность мутаций.
- Эпидемия закончится при выработке достаточного (для текущей вирулентности вируса) популяционного иммунитета путем увеличения доли переболевших пациентов, выработавших иммунитет без развития симптомов пациентов, вакцинации; этот результат зависит от того, когда и если такие вакцины будут разработаны и насколько сильным и долгосрочным будет выработанный иммунитет.
- Важно обеспечить социальное дистанцирование для пациентов старших возрастных групп, людей любых возрастов с сердечно-сосудистой, онкологической, респираторной и другой хронической патологией.
- Методов профилактики и лечения COVID-19 с доказанной полезностью в настоящее время не существует. Применяемые off label средства пока не доказали свою эффективность. Лечение тяжелых случаев направлено на предотвращение тяжелых осложнений инфекции (дыхательная недостаточность, полиорганная недостаточность, сепсис и др.).
- Противовирусные лекарства вряд ли будут разработаны в ближайшие годы, как нет в настоящее время ни одного эффективного лекарства от десятков циркулирующих респираторных вирусов, включая вирус гриппа и известные коронавирусы. Даже если такие лекарства будут разработаны, для лечения тяжелых клинических случаев они вряд ли будут нужны, т.к. ведущим фактором патогенеза вирусная инфекция в таких ситуациях уже не является.
- Мы призываем разработчиков клинических рекомендаций/протоколов/пособий и других предписывающих документов критически относиться к гипотезам о возможной эффективности того или иного лекарственного средства. Такие гипотезы могут быть основанием для спланированного клинического испытания, но не должны обосновывать фармакотерапию или профилактику COVID-19. Часть из рекомендуемых сейчас препаратов являются заведомо бесполезными, другие – дорогостоящими, труднодоступными или токсичными. Клинические рекомендации должны основываться на хороших научных доказательствах.
О.Ю. Реброва
В.В. Власов
С.Е. Бащинский
В.А. Аксёнов
22.03.2020









